La lèpre est une infection chronique principalement causée par la bactérie Mycobacterium leprae, aussi connue sous le nom de maladie de Hansen. Elle n’est pas hautement contagieuse, elle se transmet à la suite d’un contact prolongé et étroit avec des malades non traités, par des gouttelettes provenant du nez et de la bouche.
A ce jour, il n’y a pas de vaccin mais la lèpre est curable. Il existe un traitement qui pris à un stade précoce, peut éviter de graves conséquences comme des lésions au niveau des nerfs périphériques, la peau, les yeux, les muqueuses nasales et la gorge.
Le diagnostic de la lèpre repose sur plusieurs signes : perte de sensibilité sur une zone de la peau pâle ou rougeâtre, épaississement ou hypertrophie d’un nerf périphérique avec perte de sensibilité, faiblesse des muscles innervés, détection au microscope de bacilles dans un frottis cutané.
Ce diagnostic induit des examens cliniques ou paracliniques comme un examen bactériologique effectué après prélèvement cutané (visage, muqueuse nasale, lobe de l’oreille, etc.) ou encore un test PCR pour déterminer la présence du bacille de Hansen chez le patient. Il s’agit de détecter le type de cas en vue de l’instauration d’un traitement. Le protocole de soins varie en fonction du type de lèpre :
-Le cas paucibacillaire est le cas de lèpre avec 1 à 5 lésions cutanées sans présence de bacilles.
-Le cas multibacillaire comprend plus de 5 lésions cutanées ou une atteinte nerveuse, ou la présence de bacilles quel que soit le nombre de lésions cutanées.
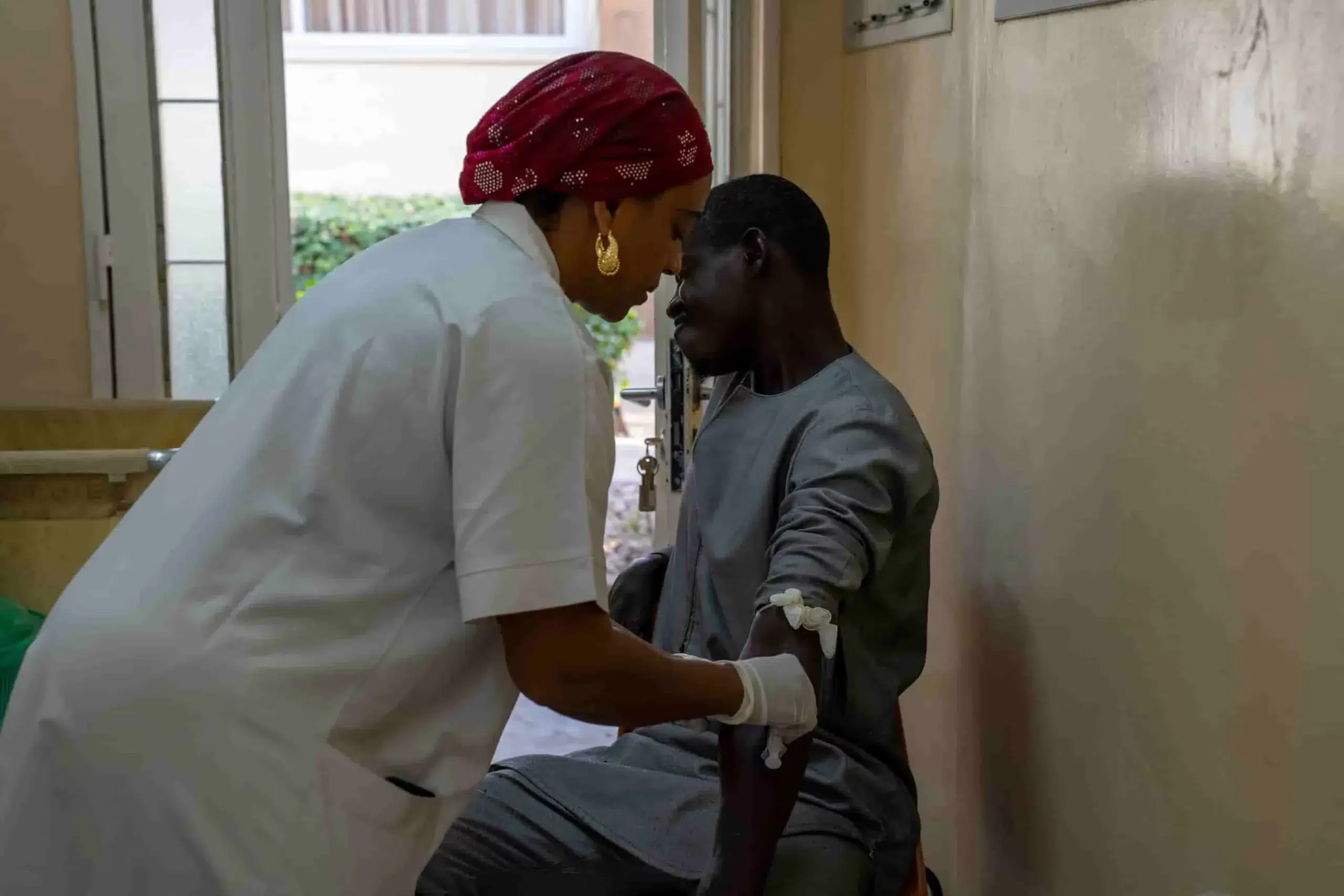
Peut-on guérir de la lèpre aujourd’hui ?
La lèpre demeure un problème de santé public majeur dans des pays d’Afrique, d’Asie et d’Amérique Latine. Depuis 1981, un traitement permet de soigner les malades touchés. Le protocole préconisé par l’Organisation Mondiale de la Santé (OMS) a une durée de six à douze mois et repose sur une polychimiothérapie (PCT), composée de trois antibiotiques.
Si le traitement est administré des les premiers signes de la maladie, la contagion est stoppée et les atteintes nerveuses, paralysies et mutilations peuvent être évitées.
200 000 nouveaux cas sont recensés chaque année. L’OMS a lancé une Stratégie mondiale contre la lèpre 2016-2020 pour lutter contre la lèpre et éviter les incapacités, en particulier chez les enfants dans les pays touchés. Cette stratégie a été poursuivie en 2021 avec la Stratégie mondiale de lutte contre la lèpre 2021-2030 : « Vers zéro lèpre ». Elle inclut 5 composantes avec la personne au centre de l’action : zéro infection, zéro maladie, zéro incapacité, zéro stigmatisation et zéro discrimination.
Le taux de mortalité est faible, les risques majeurs restent les invalidités que la maladie peut causer. Le nombre de cas de lèpre est en baisse et les guérisons en hausse.
Une maladie longtemps redoutée mais désormais traitable
D’après une étude de chercheurs de l’Institut Pasteur, la lèpre serait soit originaire de l’Afrique de l’Est ou du Proche-Orient. Elle se serait propagée via des migrations humaines. Les européens ou les nord-africains auraient notamment introduit la maladie en Afrique de l’Ouest et dans les Amériques ces 500 dernières années
Très ancienne donc à l’instar de la Peste, la lèpre a longtemps été considérée comme la maladie de la pauvreté et de la honte. Elle touche les populations isolées, coupées des systèmes de santé. Stigmatisés, les malades souffrent dans leur corps mais aussi socialement car ils sont exclus de la société, même guéris, du fait de malformations qui provoquent une réaction de rejet. Les malades peuvent être défigurés et avoir des handicaps importants engendrant une stigmatisation sociale. L’impact psychologique de la lèpre est significatif.
La détection précoce et le traitement systématique des malades ainsi que des personnes contacts sont déterminants. L’information des patients et la formation des personnels de santé restent des éléments clés pour lutter contre la lèpre. Il est nécessaire d’apprendre à détecter les premiers signes pour éviter de graves séquelles. C’est le cas du Centre Hospitalier de l’Ordre de Malte à Dakar que soutient la Fondation Française de l’Ordre de Malte qui accompagne les professionnels de santé dans la prise en charge de cette maladie complexe.
L’importance du diagnostic précoce pour limiter les séquelles
Une des principales caractéristiques de la bactérie Mycobacterium leprae est qu’elle se multiplie lentement. La période d’incubation est en moyenne de 5 ans mais les premiers symptômes ne peuvent apparaitre qu’au bout de 20 ans. Aussi, cela laisse le temps à la maladie de se propager, les personnes infectées étant asymptomatiques.
Le traitement par polychimiothérapie (PCT) permet de guérir et de prévenir la progression de la maladie, seulement, les lésions des nerfs ou les déformations physiques sont irréversibles. Un diagnostic précoce et l’administration rapide d’un traitement sont essentiels pour prévenir les complications graves et minimiser les handicaps à long terme. Un suivi régulier et des soins complets sont de surcroît importants pour gérer la maladie et améliorer la qualité de vie des personnes affectées.
L’OMS recommande en outre de rechercher les contacts, au sein de la famille, dans l’entourage, puis d’administrer une dose unique de rifampicine à titre de prophylaxie post-exposition par précaution.
En quoi consiste le traitement de la lèpre ?
Le traitement est à base d’antibiotiques. La polychimiothérapie consiste en une combinaison de plusieurs antibiotiques qui agissent ensemble pour tuer la bactérie. Il y a la dapsone, la rifampicine, ou la clofazimine. Ces protocoles multimédicamenteux de longue durée sont parfois pris à vie.
Les médicaments choisis dépendent du type de la lèpre : la lèpre multibacillaire nécessite des protocoles médicamenteux plus intensifs et une plus longue durée que la lèpre pauci-bacillaire.
Le traitement permet de guérir les malades et d’éviter, lorsqu’il est administré suffisamment tôt, les invalidités. Par ailleurs, les patients ne sont plus infectieux et ne peuvent plus transmettre la maladie dès la première dose.
La polychimiothérapie (PCT) : traitement standardisé et gratuit
Le traitement permet de ne pas transmettre la maladie. Le patient devient non contagieux 3 jours après la première administration de rifampicine, censée diminuer de 99 % les bacilles. Il peut ensuite mener une vie normale.
Le traitement est gratuit. La plupart des pays endémiques intègrent les services de lutte contre la lèpre dans les services de santé généraux. L’Ordre de Malte participe à des programmes nationaux de surveillance et de traitement, y compris dans des zones difficiles d’accès grâce à des consultations itinérantes, pour aller au plus près des populations fragilisées.
La vaccination contre le BCG, qui concerne la tuberculose, peut réduire sensiblement le risque de développer la lèpre.
Durée, effets secondaires, suivi médical : ce qu’il faut savoir
La PCT est généralement administrée pendant une période de 6 à 12 mois, selon la forme et la gravité de la maladie.
A date, aucune résistance à la polychimiothérapie n’a été observée. L’utilisation seule de la Dapsone ne suffisait pas forcément dans les années 60, il était alors le seul traitement contre la lèpre disponible.
Les traitements comportent des effets indésirables comme : une anémie, des dermatoses allergiques, une toxicité hépatique, un syndrome pseudo-grippal, une thrombopénie (rare), une insuffisance rénale (rare) ou une pigmentation cutanée réversible.
Par prévention, il faut éviter le contact avec les liquides corporels et l’éruption cutanée des patients infectés. L’hygiène est également essentielle. Il convient de se laver régulièrement avec de l’eau propre et du savon et de surveiller particulièrement l’hygiène des enfants. Il est préférable de nettoyer très régulièrement son habitation, changer les draps, les nattes, secouer les tissus, et ouvrir les fenêtres. Une bonne alimentation est par ailleurs recommandée car en se nourrissant correctement et en quantités suffisantes, le système immunitaire est renforcé et sait mieux se défendre contre les bactéries.
Quels sont les défis liés au traitement de la lèpre ?
La lèpre touche les populations isolées coupées des systèmes de santé. La honte associée à la maladie freine la consultation spontanée et le traitement le plus adapté. Il est plus difficile de contrôler la propagation de la maladie.
Le dépistage précoce de la maladie est complexe car la période d’incubation est longue : de plusieurs mois à plusieurs années.
La maladie inclue 2 formes principales : la lèpre paucibacillaire, moins contagieuse (moins de bacilles dans les lésions), et la lèpre multibacillaire, plus contagieuse.
Retards de diagnostic, accès limité aux soins, stigmatisation
Le nombre de nouveaux cas dépistés chaque année n’a pas diminué et reste probablement sous-estimé.
Au stade avancé, après des œdèmes, des plaies et suppurations peuvent apparaître. Quand les nerfs périphériques sont atteints, le malade peut développer d’autres troubles comme l’impossibilité de ressentir le chaud, le froid. Il peut aussi y avoir des difficultés à se mouvoir.
Depuis la fin du XXe siècle, les actions de l’ Organisation mondiale de la Santé pour contrôler la maladie par la distribution gratuite de médicaments s’avèrent efficaces. De nombreuses organisations internationales se mobilisent comme l’Ordre de Malte contre la stigmatisation liée à la lèpre. Elles s’efforcent d’éduquer et de sensibiliser la population aux spécificités des modes de contagion. Dans certains pays, la lèpre est considérée comme une malédiction ou une maladie très contagieuse et incurable. Les personnes atteintes doivent à la fois lutter contre les effets sur leur santé et les préjugés dont elles sont victimes.
Suivi post-traitement et prévention des handicaps
Les antibiotiques peuvent stopper l’évolution de la lèpre mais ne peuvent pas supprimer les lésions neurologiques et les défigurations.
Non traitée ou traitée, la maladie, au cours de son évolution, provoque une réponse immunitaire de l’organisme qui peut entraîner des réactions inflammatoires. Elles peuvent être à l’origine de fièvre et d’une inflammation de la peau, des nerfs périphériques et, plus rarement, des ganglions, des articulations, des testicules, des reins, du foie et des yeux.
A des stades avancés, la lèpre peut engendrer des nécroses au niveau des articulations périphériques des doigts et des pieds nécessitant une possible amputation.
Il peut y avoir des séquelles après le traitement. Les patients doivent réapprendre les gestes et peuvent être aidés de prothèses et d’appareils adapté. N Si les nerfs sont touchés, une intervention chirurgicale est nécessaire pour rendre au patient l’usage de ses membres.
Accompagner les patients dans leur réinsertion est aussi un axe privilégié par les établissements dédiés au traitement de la lèpre.
L’engagement de la Fondation de l’Ordre de Malte dans le traitement de la lèpre
L’Ordre de Malte lutte contre la lèpre depuis plusieurs siècles. Engagé sur le terrain auprès des malades, l’Ordre agit dans des pays parmi les plus touchés : Cameroun, Gabon, Guinée, Madagascar, Mauritanie, Sénégal, Cambodge, Inde, Laos, Vietnam et Brésil.
La Fondation Française de l’Ordre de Malte soutient des programmes dans de nombreux établissements de santé en Afrique qui accompagnent les malades et sensibilisent les populations au dépistage.
Afin de redonner leur dignité aux personnes guéries et de les réinsérer dans la société, la Fondation appuie la mise en place des dispositifs de rééducation fonctionnelle des membres touchés, de chirurgie réparatrice de la main et du pied invalides, et d’appareillage, notamment pour ceux qui ont perdu l’usage de leurs jambes, dans les établissements gérés par l’Ordre de Malte en Afrique et en Asie. Les patients peuvent ainsi marcher, coudre, écrire, travailler, et retrouver leur place et leur dignité au sein de la cellule familiale et sociale.
Dépistage, traitement et soins de réhabilitation
Le diagnostic de la lèpre se fait à travers différents examens cliniques comme paracliniques. En laboratoire, il s’agit d’un examen bactériologique effectué après prélèvement cutané (visage, muqueuse nasale, lobe de l’oreille, etc.), à des fins d’analyse. Après grattage ou écouvillonnage nasal, un test PCR est pratiqué pour déterminer la présence du bacille de la lèpre chez le patient. Un test de sérologie ou la recherche d’anticorps antiglycolipide phénolique PGL-1 est possible mais moins utilisé dans les faits. La biopsie nerveuse, biopsie cutanée, permet de cibler la forme de la maladie.
Depuis 1981, le protocole de traitement préconisé par l’Organisation Mondiale de la Santé (OMS) est une polychimiothérapie (PCT) composée de 3 antibiotiques. Ce traitement est fourni gratuitement par l’OMS aux pays déclarant des cas de lèpre. Il est administré dès l’apparition des premiers signes de la maladie, il stoppe la contagion et évite les atteintes nerveuses, paralysies et mutilations.
Depuis le déploiement du protocole, près de 16 millions de lépreux ont reçu un traitement. La lèpre a été éliminée dans 108 des 122 pays où elle était considérée par l’OMS comme un problème de santé publique.
Accompagnement dans les zones endémiques
A ce jour, la lèpre reste un enjeu de santé majeur dans une dizaine de pays d’Afrique, d’Asie et d’Amérique Latine. Six pays (Inde, Brésil, Indonésie, Népal, République Démocratique du Congo, Mozambique) concentrent 83% du nombre de malades dans le monde.
La température optimum pour la croissance de la bactérie est de 27 à 33 °C, ce qui expliquerait sa préférence pour les zones les plus fraîches du corps (peau, nerfs périphériques et muqueuse nasale). Le dépistage de la lèpre est freiné par l’accessibilité géographique, les villages pauvres et reculés où sévit la lèpre sont loin des grandes villes et des centres de soins. Les idées reçues sur la maladie et les croyances dans certains pays ne facilitent pas la consultation. Des malades préfèrent se tourner vers un marabout ou un guérisseur traditionnel plutôt qu’un médecin.
En France, les cas de lèpre sont très rares mais ils existent. L’hôpital Saint-Louis à Paris, appuyé par la Fondation Française de l’Ordre de Malte a mis en place une consultation dédiée en 2019 pour la prise en charge des patients atteints de lèpre d’Ile-de-France, mais aussi de France métropolitaine et parfois d’outre-mer. L’hôpital a également crée un site internet associé : inforlèpre.org, et mis en œuvre différents événements de sensibilisation à cette maladie.
Retrouvez tous les dossiers de la Fondation Française de l’Ordre de Malte.


